目の病気について
緑内障
視神経乳頭の陥凹が大きくなることで神経線維に障害が生じると、視野(見える範囲)の一部が欠けたり、視野が狭くなったりします。この状態が「緑内障」と呼ばれています。
視神経乳頭の陥凹が大きくても視野に異常がなければ緑内障の診断はなされません。その場合は半年から一年に一度程度視野検査をして、視野異常が早期に発見できるようにします。視神経乳頭の陥凹拡大があっても一生異常を生じない場合も多く、心配しすぎる必要はありません。
緑内障の検査
眼圧検査
眼の内圧のことです。眼の中には房水と呼ばれる液体が流れており、この房水の量で圧が決められています。眼圧は、日によってまた一日の中でも変動しますが、正常範囲は大体10~20mmHgです。眼圧が上昇すると目の内壁で一番柔らかな視神経乳頭に圧迫が加わり、陥凹が大きくなり、視神経繊維に障害を生じて視野がかけていきます。正常眼圧緑内障では、視神経乳頭の脆弱性により、正常の眼圧下においても視神経乳頭の陥凹拡大が生じると考えられています。
眼底検査
診察の際に眼の奥をのぞき見る眼底検査や眼底の写真を撮ることにより、視神経乳頭の形や網膜の色調を見て緑内障の疑いがあるか否かを判断します。眼底の所見から緑内障の進行度や重症度をある程度判定することもできます。
視野検査
緑内障の初期では、視野に一部薄く見えるような部分が出てきますが、自分自身で異常に気付くことはまれです。緑内障の早期発見のためには、眼科で精密な視野検査を受ける必要があります。緑内障がある程度進行してきますと、見えない範囲が広がってきますが、両眼で見ていると反対側の眼で補われるため異常があっても気付かないことが多いようです。緑内障の視野異常は、一般に鼻側の上方から視野が障害され、進行すると中心部分や周辺部に見えない範囲が広がっていきます。(図2参照)たとえ視野が狭くなっても中心の視野が保たれていると視力は良好なことがほとんどです。

光干渉断層計(OCT)
赤外線の光を使い網膜の断層画像を撮影する検査です。視神経乳頭の陥凹の程度、神経線維層の厚みを調べることができます。緑内障では視野検査において視野の欠けが表れる前に神経線維層の菲薄化が認められるようになります。
したがって、緑内障のごく初期、または予備軍(将来的に緑内障になる可能性がある)の段階で発見することができます。 この検査は顎を機械に乗せて正面を見ているだけで数分で終了します。そのため患者さんへの負担は比較的少ない検査です。
緑内障の分類
緑内障は大きく二つに分けられます。
角膜と虹彩の隙間が広いタイプの開放隅角緑内障。これは慢性的にゆっくり進むタイプで、眼圧が高い(昔からあった)タイプの開放隅角緑内障と眼圧が上がらないにも関わらず開放隅角緑内障と同じような視神経の変化をきたす正常眼圧緑内障に分けられます。
もう一つは、前房(角膜と虹彩の隙間)が浅くて隅角(目の中の水分の出口)が非常に狭いタイプの閉塞隅角緑内障こちらは急性緑内障発作を起こしやすいタイプの緑内障です。
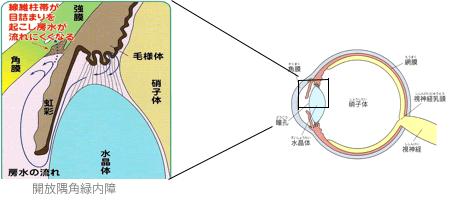
開放隅角緑内障
このタイプが緑内障の6~7割を占め、その中で正常眼圧緑内障が9割を占めると言われています。房水の出口(隅角の繊維柱帯)が目詰まりしてしまうために、眼圧が慢性的に上るタイプと、眼圧は正常でも視神経の組織が脆弱なために正常の眼圧によってもゆっくり視神経の障害が生じる正常眼圧緑内障に分けられます。(開放隅角緑内障と正常眼圧緑内障は眼圧の違いのみで鑑別されます。)視野の狭窄は比較的ゆっくり進み、初期の段階では自覚症状が全くないことが多く、視野検査をして初めて異常が見付かることが多いです。
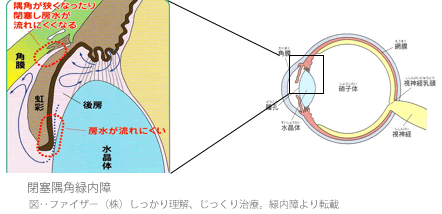
閉塞隅角緑内障
若い頃から遠くが良く見えた遠視傾向の方に多い病気で、隅角が狭くなり房水の流れが妨げられてしまいます。房水の逃げ道が一挙に塞がれてしまうと、眼圧が急激に上昇します。この状態のことを急性緑内症発作と言います。急激な眼圧上昇により目の鈍痛・かすみ、頭痛、吐気などを生じます。目をよく観察すると痛いほうの目は少し充血し、瞳孔がやや大きくなっていることが特徴です。万が一このような症状があれば、緊急で眼科を受診して下さい。(休日や夜間の場合は救急対応の可能な大学病院等の眼科受診をお勧めします。)閉塞隅角緑内障では、一旦緑内障発作が起きてしまうと、目に大きなダメージを残すことがあります。診察により緑内障発作を生じやすい性質が診断された場合には点眼による予防やレーザー治療による予防をお勧めします。
緑内障の治療
点眼治療
眼圧を下げることで、視野や視神経の障害の進行を緩やかにすることが緑内障の治療の根本です。正常眼圧緑内障の場合、正常な圧をさらに下げることが必要です。(正常眼圧緑内障では視神経乳頭に脆弱性があるために正常の眼圧であっても圧に負けてしまいます。)緑内障治療に用いられる点眼薬は大きく分けると①房水の流出を促進する作用、②房水の産生を抑える作用の二通りがあります。
緑内障と診断された場合、まず、ベースラインとなる治療前の眼圧を何度か測定して、その平均値や変動を知ってから点眼治療を開始します。点眼開始直後はある程度の期間定期的に眼圧を測定し、その点眼薬の眼圧下降効果をみていきます。眼圧の十分な低下が得られるようであれば継続し、効果が十分でなければ他の薬に変更したり、作用の違う薬を追加したりします。神経細胞の保護を目的に経口薬としてビタミンB12(メチコバール)を投与することもあります。
レーザー治療
・開放隅角緑内障の場合
緑内障の治療は基本的には目薬で済めばそれが理想ですが、それでも眼圧の下がりが悪かったり、視野の異常が進行する場合に行われます。
目詰まりを起こしている房水の出口(隅角)にレーザーを照射して房水の排出を良くします。これは比較
的簡単に外来でできる治療ですが、長期間の効果は期待できない場合もあります。
・閉塞隅角緑内障の場合
虹彩のはじのところにレーザーを照射し、目に見えない様なごく小さな房水の通り道を作ります。急性緑内障発作の予防目的で施行する外来で可能なレーザー治療です。
レーザー治療を必要とする前段階では、就寝前に点眼(ピロカルピン点眼=サンピロ)を使用して眼内の水の排出路を広げておくことによって緑内障発作を予防することができます。この点眼剤は瞳を小さくする作用があるため、就寝前のみ点眼しますが、翌朝まで多少暗く感じることがあります。
手術
目薬やレーザーの治療をしても眼圧が十分下がらなかったり、視野の異常が進む場合に行われます。房水を眼の壁を通して眼の外にうまく逃がすようにする手術です。
但し、緑内障の手術は、白内障のように手術をしても視力が回復するわけではありません。緑内障は視神経の障害から生じる病気です。現在の医療ではダメージを受けてしまった神経をもとに戻すことは難しいのです。緑内障手術は眼圧を下げることを目的とし、視野障害の進行を少しでも遅らせるための手術になります。
日常生活について
緑内障の場合、食事、仕事、運動、嗜好品などについて特に厳しい制限はありません。又、テレビ、読書、コンピューターなどで眼を使うことも問題はありません。ただし過剰な水分摂取は眼圧を上昇させることがあるといわれています。
おわりに
緑内障は昔、失明に至る怖い病気と思われていました。しかし現在では、早期に発見し、治療を受けていれば、殆どの例で失明に至ることはありません。むしろ早期発見により、一生不便なく生活できる方がほとんどといえます。特に正常眼圧緑内障の場合には、仮に無治療でも一生自覚症状が現れない方々が少なからず含まれていると考えられます。しかし、残念ながら現在のところ、どの患者さんの眼の緑内障が進行しやすく、どの患者さんの眼は一生大丈夫かということの予測は困難です。したがって、視野の異常が確かめられたり、緑内障が強く疑われる場合、副作用の少ない点眼薬で緑内障の進行を予防できるのであれば念のためにお薬を使っておいたほうがよいと考えられています。
緑内障と診断されたからといって決して悲観的になる必要はありません。定期的な診察や視野検査を受け、継続的な治療を受けることで視機能を温存すれば生涯安心してすごせる疾患であることをご理解ください。
